- Las enfermeras deben poder identificar a los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) al inicio del proceso de la enfermedad para brindar educación que ayude a prevenir las exacerbaciones, disminuya las comorbilidades y mejore la calidad de vida.
- La historia del paciente es crucial en las primeras etapas de la EPOC porque el examen físico puede no revelar muchos hallazgos anormales.
- Las enfermeras juegan un papel importante durante el tratamiento de la EPOC, educan a los pacientes, ayudan con los planes de medicación y ayudan a prevenir las exacerbaciones.

Un e acuerdo con los Centros para el Control y Prevención de Enfermedades, la enfermedad pulmonar obstructiva crónica (EPOC) es la cuarta causa principal de muerte en los Estados Unidos. La Organización Mundial de la Salud informa que es la tercera causa de muerte en el mundo y que se espera que la mortalidad mundial por EPOC en países de ingresos altos y bajos se duplique para 2030. La afección también contribuye a otras enfermedades, como la enfermedad de las arterias coronarias e hipertensión.
La fisiopatología multifacética de la EPOC provoca síntomas progresivos que requieren un tratamiento integral. (Ver Fisiopatología .) Las enfermeras atienden a pacientes con EPOC en una variedad de entornos ambulatorios (hogar, rehabilitación pulmonar y clínicas); los entornos de cuidados agudos están reservados para aquellos que están gravemente enfermos. Es importante que las enfermeras puedan identificar a los pacientes con EPOC al inicio del proceso de la enfermedad y brindar educación para ayudar a prevenir las exacerbaciones (empeoramiento repentino de los síntomas respiratorios que requieren tratamiento o terapia adicional), disminuir las comorbilidades y mejorar la calidad de vida.
Causas y factores de riesgo.
La exposición a largo plazo a irritantes que dañan los pulmones y las vías respiratorias es la causa más común de EPOC, y el humo de cigarrillo (por fumar o humo de segunda mano) es el irritante más común. Otros irritantes incluyen partículas de incendios utilizados en el hogar para cocinar o calentar y la exposición en el lugar de trabajo a gases químicos, polvo y partículas. Las exposiciones ocupacionales a menudo se pasan por alto y se subdiagnostican. El riesgo de EPOC aumenta cuando las personas expuestas a irritantes pulmonares en el hogar o en el trabajo también fuman.
Algunas personas portan un gen familiar raro (antitripsina alfa-1) que los predispone al daño pulmonar tipo EPOC. Las pruebas están disponibles para identificar a las personas con el gen para que se pueda comenzar el tratamiento y detener el daño. Sin embargo, una vez que se produce la lesión, no se puede revertir. Otros factores que contribuyen a la EPOC incluyen el bajo peso al nacer, una dieta baja en frutas y verduras y la pobreza.
Signos y síntomas
Un paciente en las primeras etapas de la EPOC puede informar tos y producción de esputo, pero puede descartar los síntomas como «típicos» de fumar. Los síntomas que empeoran incluyen dificultad para respirar con esfuerzo y sibilancias con o sin ejercicio, y muchos pacientes informan que contraen enfermedades respiratorias fácilmente y no se recuperan tan rápido como lo hicieron en el pasado. Los síntomas de la etapa tardía incluyen dificultad para respirar continua (incluso en reposo) y fatiga. Los pacientes también pueden informar dolor en el pecho debido a la tensión muscular relacionada con el aumento del trabajo de respiración. A medida que la enfermedad progresa, los pacientes pueden comenzar a informar problemas para dormir y pueden necesitar dormir erguidos para sentirse cómodos. Los síntomas de depresión son comunes en pacientes con EPOC, por lo que se recomienda la detección de depresión. Las comorbilidades incluyen hipertensión e insuficiencia cardíaca, así como enfermedad por reflujo gastroesofágico y diabetes. La historia del paciente es crucial en las primeras etapas de la EPOC porque el examen físico puede no revelar muchos hallazgos anormales. (VerMonitoreo del impacto de los síntomas. )
Evaluación fisica
Los resultados de la evaluación física pueden seguir siendo normales para muchos pacientes en las primeras etapas de la EPOC. A medida que la enfermedad progresa, la saturación de oxígeno puede disminuir con el esfuerzo solo para mejorar nuevamente en reposo. Los sonidos pulmonares pueden revelar rhonchi o sibilancias solo durante una enfermedad o exacerbaciones y luego volver a la normalidad. A medida que la enfermedad progresa, los pacientes con EPOC pueden tener sonidos respiratorios disminuidos en los lóbulos inferiores de ambos pulmones.
Los hallazgos del examen físico en la etapa posterior incluyen un «cofre de barril» redondo causado por hiperinflación crónica de los pulmones. El paciente puede sentarse o pararse en una posición de trípode (inclinándose hacia adelante y apoyando la parte superior del cuerpo con las manos sobre las rodillas u otra superficie). Esta posición respiratoria clásica se usa para la comodidad porque se necesitan músculos accesorios para ayudar a abrir los pulmones. A medida que el trabajo de la respiración se vuelve más difícil, aumentan los requerimientos calóricos del paciente. Las enfermeras deben hacer preguntas específicas sobre los hábitos alimenticios del paciente; los pacientes con falta de aliento pueden tener dificultades para comer comidas tradicionales y comenzar a perder peso.
El edema de tobillo y pedal también puede notarse debido a la disminución de la actividad física y al aumento del trabajo en el lado derecho del corazón. Los sonidos pulmonares en las últimas etapas de la EPOC pueden disminuir o presentar sibilancias debido al colapso alveolar. La evaluación física también debe incluir cualquier sistema (GI, cardiovascular, neurológico y musculoesquelético) relacionado con posibles comorbilidades.Fisiopatología
La enfermedad pulmonar obstructiva crónica (EPOC) comienza en individuos susceptibles cuyos pulmones están expuestos repetidamente a irritantes, lo que provoca una respuesta inflamatoria.
• Se produce daño en las vías respiratorias medias y pequeñas de los pulmones que conducen a los alvéolos, donde tiene lugar el intercambio de oxígeno. Con el tiempo, el músculo liso del árbol bronquial se vuelve más rígido (fibrótico), lo que conduce a un estrechamiento progresivo de las vías respiratorias.
• Comienza una mayor producción de mucosa, obstruyendo las vías respiratorias más grandes y elevando los neutrófilos. Los cilios dejan de funcionar eficientemente, lo que deja a las mucosas atrapadas en los pulmones. El aumento de la mucosa junto con la fibrosis bronquial contribuyen al estrechamiento progresivo de las vías respiratorias.
• Los alvéolos se dañan a medida que las células inflamatorias rompen las unidades alveolares individuales, lo que resulta en la pérdida de alvéolos útiles para el intercambio de oxígeno y dióxido de carbono. Los pacientes exhiben signos de disminución de la oxigenación, y el aire queda atrapado dentro de las vías respiratorias cada vez más estrechas.
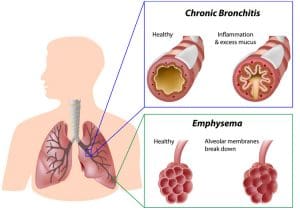
Bronquitis crónica y enfisema
Los dos tipos de EPOC son bronquitis crónica y enfisema. Las condiciones se distinguen por antecedentes, síntomas y pruebas de diagnóstico de la función pulmonar.
• A un paciente se le diagnostica bronquitis crónica si tiene una tos productiva que dura más de 3 meses en 2 años consecutivos.
• En el enfisema, el aire queda atrapado en las áreas dañadas de los pulmones. La acumulación durante la espiración conduce a la hiperinflación pulmonar.
Los cambios inflamatorios ocurren tanto con bronquitis crónica como con enfisema. Sin embargo, el enfisema se caracteriza por daño a los alvéolos, mientras que la bronquitis crónica se caracteriza por tos y aumento de la producción de mucosa.
Diagnóstico
La EPOC se diagnostica mediante una combinación de antecedentes del paciente, evaluación física y espirometría. Las pautas y recomendaciones de la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica (GOLD) y la American Thoracic Society / European Respiratory Society (ATS / ERS) respaldan la espirometría para el diagnóstico.
Las radiografías de tórax, aunque se solicitan con frecuencia para pacientes con EPOC, generalmente se usan para descartar otras causas de falta de aliento. Las tomografías computarizadas de alta resolución no se recomiendan actualmente como herramienta de detección o diagnóstico para todos los pacientes con EPOC; sin embargo, pueden usarse para algunos pacientes. Los gases en sangre arterial ayudan a determinar los niveles de oxígeno en la sangre y dióxido de carbono para los pacientes que experimentan exacerbaciones, pero no son una herramienta de diagnóstico estándar.
Estándar dorado
GOLD es una organización internacional compuesta por profesionales de la salud que brindan educación y pautas basadas en evidencia centradas en el cuidado y la prevención de la EPOC. La organización recomienda pautas basadas en la evidencia que incluyen estrategias de atención ambulatoria y hospitalaria para reducir las exacerbaciones respiratorias y mejorar la calidad de vida percibida por el paciente.
Los pacientes se clasifican en grupos de tratamiento según los puntajes de espirometría (que reciben una designación numérica del 1 al 4) y la cantidad de exacerbaciones respiratorias que han tenido en el último año en combinación con un puntaje de herramienta de detección de síntomas de calidad de vida (que son dada una designación de letra de A a D). Un número mayor indica limitación de flujo de aire. A y B indican no más de una exacerbación por año; C y D indican dos o más exacerbaciones en un año. A y C indican puntuaciones de síntomas de calidad de vida más bajas y B y D representan puntuaciones más altas. Para obtener más información, consulte la guía de bolsillo GOLD .
Manejo ambulatorio
Cuando se producen exacerbaciones de la EPOC, la función pulmonar se pierde y no vuelve, por lo que el tratamiento se centra en prevenirlas y minimizarlas. Las enfermeras juegan un papel importante durante el tratamiento, educan a los pacientes, ayudan con los planes de medicamentos y ayudan a prevenir exacerbaciones destructivas.
Intervenciones primarias
Se alienta a todos los pacientes con EPOC a mantenerse al día con las vacunas recomendadas, incluida una vacuna anual contra la gripe para prevenir infecciones y exacerbaciones posteriores de EPOC. Actualmente, se recomiendan dos vacunas antineumocócicas (PPSV23 y PCV13) para todos los pacientes mayores de 65 años y cualquier paciente con EPOC. Los pacientes que nunca recibieron una vacuna antineumocócica deben comenzar con PCV13, recibir el PPSV23 un año después y luego alternar las vacunas cada año en adelante. Para obtener más información sobre los protocolos de la vacuna antineumocócica, visite cdc.gov/pneumococcal/vaccination.html .
Todos los planes de tratamiento para pacientes con EPOC que fuman deben incluir dejar de fumar. El Grupo de Trabajo de Servicios Preventivos de los Estados Unidos recomienda que se pregunte a todos los adultos sobre el consumo de tabaco, y se debe aconsejar a cualquier paciente que fuma que deje de fumar y se le ofrezca un método para dejar de fumar. La investigación indica que una combinación de intervenciones conductuales y medicamentos es más exitosa que cualquiera de los métodos por sí solo.
Toda exposición a inhalantes debe ser minimizada. Los trabajadores con riesgo laboral deben usar máscaras protectoras adecuadas para protegerlos de los humos, el polvo y los vapores. Las estufas de leña o de biocombustibles deben ventilarse afuera y permanecer herméticamente cerradas para evitar fugas en el interior.
Las pautas de GOLD recomiendan la monitorización frecuente de todas las comorbilidades, como la insuficiencia cardíaca y la enfermedad por reflujo gastroesofágico, que pueden exacerbar los síntomas de la EPOC. El empeoramiento de la falta de aliento y la disminución de la movilidad relacionada con la EPOC pueden contribuir a la hipertensión y la diabetes.Monitoreo del impacto de los síntomas
Se recomiendan cuestionarios de detección estandarizados y validados científicamente para evaluar los síntomas de la enfermedad pulmonar obstructiva crónica (EPOC) y aprender cómo están afectando la vida diaria de un paciente. Estas herramientas examinan:
• control de síntomas
• nivel de actividad
• calidad de vida.
Pueden ser autoadministrados por el paciente en el consultorio de un proveedor o por una enfermera durante una evaluación junto a la cama.
Prueba de evaluación de la EPOC
Un ejemplo de una herramienta de detección es la Prueba de evaluación de la EPOC. Se recomienda utilizar esta encuesta de ocho preguntas con las pautas actuales de la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica y se ha validado en varios idiomas. Acceda a la herramienta en www.aafp.org/afp/2013/1115/afp20131115p655-fa.pdf
Medicamentos
El plan de medicamentos para la EPOC está dedicado a prevenir las exacerbaciones y reducir los síntomas. Los tratamientos basados en medicamentos que utilizan las recomendaciones GOLD comienzan con la clasificación del paciente, que ayuda a los proveedores a identificar los medicamentos iniciales. Las enfermeras deben confirmar que los pacientes entienden su régimen de medicación y están usando sus medicamentos inhalados correctamente. Broncodilatadores Los broncodilatadores, administrados por inhalador o nebulizador, se recomiendan para todos los pacientes con EPOC para aliviar la dificultad para respirar. Los broncodilatadores de acción corta tienen un inicio rápido y generalmente ofrecen alivio de los síntomas durante 4 a 6 horas. Los agonistas beta de acción prolongada y los antagonistas antimuscarínicos se toman una o dos veces al día según la duración de la acción de los medicamentos. Para los pacientes con empeoramiento de los síntomas, se pueden usar broncodilatadores de acción corta y larga en combinación.
Corticosteroides inhalados. De acuerdo con las pautas de GOLD, los pacientes con más de dos exacerbaciones en el último año o uno que condujo a una hospitalización pueden beneficiarse al agregar corticosteroides inhalados (SCI) a la terapia broncodilatadora de acción prolongada. Esta combinación se recomienda solo para tratar la EPOC, y los ICS deben usarse con precaución porque aumentan el riesgo de neumonía en pacientes con empeoramiento de la enfermedad respiratoria.
Otros medicamentos A medida que los síntomas del paciente progresan, se pueden agregar otras clases de medicamentos. Se ha recomendado el uso regular de antibióticos macrólidos para disminuir las posibles exacerbaciones. Los derivados de xantina, como la teofilina, se usan para pacientes seleccionados que requieren alivio adicional de los síntomas con un broncodilatador de acción central. La teofilina requiere un control regular de la sangre para determinar los niveles de drogas, pero continúa siendo una opción válida para algunos pacientes debido a su efectividad y menor costo.
Intervenciones terciarias
Las pautas GOLD recomiendan actividad física para pacientes con EPOC. Aunque se debaten la duración específica y el nivel de esfuerzo, se debe alentar a los pacientes a continuar la actividad física según lo toleren. La educación sobre actividad física y nutrición que se brinda al inicio de la enfermedad brinda a los pacientes una base sólida para el éxito a largo plazo. Las enfermeras también deben brindar apoyo para ayudar a los pacientes a aprender a autocontrolarse.
Las recomendaciones de rehabilitación pulmonar se recomiendan al momento del diagnóstico de EPOC, después de una hospitalización y después de exacerbaciones. La rehabilitación pulmonar ofrece un entorno estructurado en el que los pacientes pueden participar en el entrenamiento con ejercicios monitoreados, dejar de fumar, brindar apoyo nutricional y educación mientras están bajo el cuidado de su equipo médico. Los pacientes que han participado en la rehabilitación pulmonar informan una reducción de la dificultad para respirar y una mejor calidad de vida, especialmente cuando la terapia se realiza antes de que el estado de la enfermedad sea grave. Las enfermeras pueden educar a los pacientes sobre los beneficios de la rehabilitación pulmonar y abogar por la derivación temprana a los proveedores.
Es posible que se requiera oxigenoterapia a largo plazo para algunos pacientes con EPOC. Las recomendaciones actuales incluyen el uso continuo de oxígeno (> 15 horas / día) para pacientes cuya saturación de oxígeno arterial en reposo (Sa O 2 ) es inferior al 88%. El oxígeno por sí solo no mejorará la dificultad para respirar en pacientes que no tienen una disminución de Sa O 2 ; sin embargo, la oxigenoterapia puede mejorar la supervivencia de los pacientes con hipoxia severa en reposo.
Las exacerbaciones deben identificarse y tratarse rápidamente. Las enfermeras deben enseñar a los pacientes cuándo y dónde buscar atención. Los pacientes deben llamar a su proveedor de atención primaria o neumología para buscar orientación cuando se presentan los primeros síntomas. Las exacerbaciones leves con frecuencia se pueden manejar como paciente ambulatorio con un aumento de los medicamentos inhalados y los corticosteroides orales. Sin embargo, los síntomas tales como dificultad para respirar severa y dificultad para respirar deben evaluarse rápidamente. Los síntomas más graves pueden requerir hospitalización para la estabilización.
Cuidado vital
Las enfermeras brindan educación vital y coordinación de la atención a los pacientes con EPOC para evitar exacerbaciones costosas y potencialmente mortales. Los pacientes y las familias necesitan apoyo y educación adicionales a medida que los síntomas progresan, y las enfermeras pueden enseñarles sobre regímenes de medicamentos complicados y comorbilidades, ayudarlos a navegar por el sistema de atención médica y brindar oportunidades para conversaciones sobre el final de la vida que les permitan tomar las mejores decisiones de atención. .
Erin Morgan es profesora asistente clínica en la Universidad de Tennessee en Knoxville.
Referencias seleccionadas
Centros de Control y Prevención de Enfermedades. Centro Nacional de Estadísticas de Salud: Enfermedad pulmonar obstructiva crónica. 3 de mayo de 2017. cdc.gov/nchs/fastats/copd.htm
Centros de Control y Prevención de Enfermedades. Centro Nacional de Estadísticas de Salud: principales causas de muerte. 17 de marzo de 2017. cdc.gov/nchs/fastats/leading-causes-of-death.htm
Centros de Control y Prevención de Enfermedades. Tiempo de vacunación neumocócica para adultos. 30 de noviembre de 2015. cdc.gov/vaccines/vpd/pneumo/downloads/pneumo-vaccinetiming.pdf
Iniciativa mundial para la enfermedad pulmonar obstructiva crónica. Estrategia global para el diagnóstico, manejo y prevención de la enfermedad pulmonar obstructiva crónica. 2018. goldcopd.org/wp-content/uploads/2017/11/GOLD-2018-v6.0-FINAL-revised-20-Nov_WMS.pdf
Patnode CD, Henderson JT, Thompson JH, Senger CA, Fortmann SP, Whitlock EP. Asesoramiento conductual e intervenciones farmacoterapéuticas para el abandono del tabaco en adultos, incluidas las mujeres embarazadas: una revisión de las revisiones del Grupo de trabajo de servicios preventivos de EE. UU. Ann Intern Med. 2015; 163 (8): 608-21.
Qaseem A, Wilt TJ, Weinberger SE, y col. Diagnóstico y tratamiento de la enfermedad pulmonar obstructiva crónica estable: una actualización de las guías de práctica clínica del American College of Physicians, American College of Chest Physicians, American Thoracic Society y European Respiratory Society. Ann Intern Med . 2011; 155 (3): 179-91.
Rossi A, Butorac-Petanjek B, Chilosi M, y col. Enfermedad pulmonar obstructiva crónica con limitación leve del flujo aéreo: conocimiento actual y propuesta para futuras investigaciones: un documento de consenso de seis sociedades científicas. Int J Chron Obstruct Pulmon Dis . 2017; 12: 2593-2610.
Russell REK, Ford PA, Barnes PJ, Russell S. Eds. Manejo de la EPOC . 3ra ed. Londres, Inglaterra: Springer Healthcare Ltd; 2013
Organización Mundial de la Salud. Proyecciones de mortalidad y causas de muerte, 2016 a 2060. who.int/healthinfo/global_burden_disease/projections/en