Golpe de calor

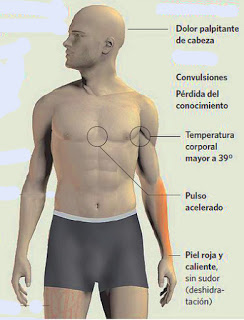
Es un síndrome grave que se produce por un fracaso de la termorregulación ante una sobrecarga térmica. El organismo claudica en disipar cantidades adecuadas de calor, subiendo la temperatura a más de 41º y produciéndose fallo multiorgánico.Se caracteriza por la triada:

(Anhidrosis = Falta/deficiencia de sudoración)TIPOS
Activo o de Ejercicio (sobrecarga térmica endógena): por ejecución de ejercicio, en ambiente caluroso y húmedo; con escasa hidratación y ropa excesiva (que impide la transpiración).
Casi siempre en varones jóvenes (deportistas –fondo; ciclismo-, militares, trabajadores manuales –albañiles, agricultores, mineros, metalúrgicos-). Puede darse en ambientes templados. Puede desencadenarlo alcohol, café, fiebre o Gastroenteritis Aguda.
Pasivo o Clásico (sobrecarga térmica exógena): más común en pacientes ancianos, encamados, alcohólicos (9%), enfermos psiquiátricos y niños pequeños excesivamente abrigados, expuestos a altas temperaturas y ambiente húmedo.

MANIFESTACIONES CLÍNICAS
1) Alteración del Nivel de Conciencia
2) Fiebre (> 39,5-40ºC)
3) Anhidrosis: piel seca y caliente (salvo en el Golpe de Calor Activo, en el que hay sudoración profusa, al menos, inicialmente)
4) Exposición al calor
5) Ausencia de otras causas de fiebre
TRATAMIENTO
El tratamiento del golpe de calor (sospechado o confirmado) debe ser hospitalario y, en caso de golpe de calor activo, comienza por colocar a la sombra y desvestir, incluso antes del traslado.
En el hospital, se debe contemplar las siguientes medidas (en mayor o menor grado en función de la gravedad del caso, su evolución y complicaciones).
1. Asegurar, en su caso, el Soporte Vital.
2. Iniciar, de inmediato, el enfriamiento por métodos físicos: se debe:
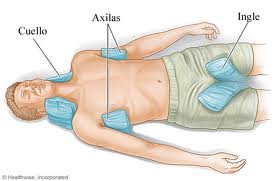
– Colocar al paciente en decúbito lateral y en posición fetal.
– Aplicar compresas frías (preferentemente con hielo) de manera continuada; sobre todo en cuello, axilas e ingles.
– Usar ventiladores colocados directamente sobre el paciente.
– No usar antitérmicos, sobre todo, AINEs.
3. Canalización de vía venosa.
4. Monitorización continua de EKG y Sat O2.
5. Monitorización de Temperatura, Tensión Arterial y PVC (ésta, especialmente en ancianos); con ritmo dependiente del estado del paciente.
6. Colocación de Sonda Vesical y determinación de Diuresis horaria.
7. Oxígeno: en cantidad variable dependiendo de la Sat O2.
8. Reposición Hidroelectrolítica: Suero Salino Fisiológico o Ringer Lactato, en una cantidad total que suele estar en torno a 3000-3500 cc/día, con ritmo incial más acelerado (250cc/hora).
9. Tratamiento de las convulsiones: con Diazepam.
10. Tratamiento de los escalofríos: con Clorpromazina.
11. Tratamiento específico de otras complicaciones.

Las medidas deben suspenderse cuando la temperatura baja de 38,8ºC.
Deben hacerse controles analíticos de: Bioquímica sanguínea (glucosa, urea, creatinina, Na, K, Cl, Ca, GOT, LDH y CPK); Gasometría Arterial; Estudio de Coagulación, y Orina Elemental.