Hoy me toco realizar en mi guardia la prueba cutánea de derivado proteico purificado (PPD, por sus siglas en inglés) es un método utilizado para el diagnóstico de la infección de tuberculosis (TB) silenciosa (latente).
Hace tanto que no la hacia que me vinieron preguntas, mas lo que me preguntaron los pacientes que quiero hacer un resumen con especificaciones directas para nosotros los enfermeros.
Forma en que se realiza el examen
La tuberculosis continúa siendo una de las causas más importantes de enfermedad y muerte. Actualizamos este post con información sobre la prueba de la tuberculin
Usted necesitará dos visitas al consultorio del proveedor de atención médica para este examen.
En la primera visita, el proveedor limpiará una zona de su piel, por lo regular la parte interna del antebrazo. Le aplicará una pequeña inyección que contiene PPD. La aguja se coloca suavemente debajo de la capa cutánea superior, provocando la formación de una protuberancia (roncha) en la piel. Esto por lo regular desaparece en unas cuantas horas a medida que el material se absorbe.
Después de 48 a 72 horas, usted debe volver al consultorio de su proveedor. Él le revisará la zona para ver si ha tenido una reacción fuerte a la prueba.
Lo que se siente durante el examen
Se sentirá una picadura breve a medida que la aguja se introduzca justo debajo de la superficie de la piel.
La técnica
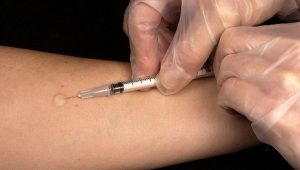
Recordemos brevemente la Técnica de Mantoux:
- Inyectar 0,1 ml del PPD justo por debajo de la capa más superficial de la piel (intradérmica no subcutánea) en la superficie anterior del antebrazo.
- La inyección causará una discreta elevación de la piel o habón de 6 a 10 milímetros de diámetro. Se deben utilizar jeringas y agujas de un solo uso y seguir todos los procedimientos de control de infección incluyendo el uso de guantes y la utilización de contenedores adecuados para eliminar las agujas.
- Después de la administración se debe instruir al paciente para que no se frote, rasque o cubra con una tirita o esparadrapo la zona de la prueba. Se permite lavar y secar la zona si es necesario, pero no con sustancias irritantes.
- La prueba de la tuberculina se realizará lo antes posible tras la detección del caso índice y se repetirá a las 8 o 12 semanas si la primera ha sido negativa.
- No se administrará en aquellos pacientes que se sepa que ya fueron positivos.
- Si tenemos un marcador hacer una marca en la zona para que después de 48 o 72 hs. podamos identificarlo fácil.
La tuberculosis es causada por el bacilo de Koch (mycobacterium tuberculosis), una bacteria transmitida principalmente por lainhalación de microgotas expelidas al toser, hablar y respirar. Como explicaron a Clarín desde Salud, «tras la exposición al bacilo, una proporción de las personas implicadas desarrollará una infección pulmonar latente, es decir, que controlaron la bacteria. Aunque, luego, una pequeña proporción adquirirá tuberculosis por alguna inmunodeficiencia».

La tasa de notificación de casos de tuberculosis en Argentina pasó de 24,9 por 100.000 habitantes en 2015 a 26,5 en 2016. A esto se suma un incremento de tuberculosos en grupos jóvenes: el 17% son menores de 20 años. Seis de cada diez son varones.
Por otra parte, el Ministerio de Salud indicó que todo paciente tratado correctamente no contagia. Por eso hacen hincapié en la importancia de la consulta temprana y el diagnóstico precoz por el servicio de salud, así como el cumplimiento total del tratamiento, que dura como mínimo 6 meses, con una combinación de drogas.
Nueve de cada 10 casos en Argentina fueron clasificados como «casos nuevos y recaídas». Y entre ellos, el 50 % se dieron en personas de 20 a 44 años. Del 60% de los casos que se registraron hasta el final del tratamiento -se desconoce el resto- el 77% tuvo éxito. Entre los 35 y 44 años más de un tercio de las muertes por tuberculosis estuvo asociado con el virus de la inmunodeficiencia humana (VIH).
Respecto al mapa de la tuberculosis en Argentina, la tasa de notificación más alta de casos nuevos y recaídas −54,3 casos cada 100.000 habitantes− corresponde a la provincia de Jujuy, con 400 casos, mientras que la tasa más baja perteneció a Catamarca.
Buenos Aires, en tanto, notificó casi la mitad (48,9%) del total de casos nuevos y recaídas y el 72,9% de los casos con tratamiento previo. Provincia aportó casi la mitad de los casos en todo el país, 48,0%, y contó con la evaluación de casi el 60%. Capital representa la segunda jurisdicción que más casos aportó al total del país (11,1%) y solo registró información del 21,1% de los casos de enfermos residente.
Presentan el primer boletín epidemiológico sobre tuberculosis en Argentina ( hace clic en el link)
Presentan el primer boletín epidemiológico sobre tuberculosis en Argentina
¿Cómo se trata?
El tratamiento de la TB dura un mínimo de seis meses: se utiliza una combinación de medicamentos desarrollados hace más de 40 años. Las combinaciones para niños han sido introducidas recientemente.
Las cepas resistentes a los tratamientos dificultan enormemente la atención a los enfermos. La tuberculosis resistente (TB-DR) presenta resistencias a uno o más medicamentos de primera línea.
La TB multirresistente (TB-MDR) es resistente a al menos dos de los medicamentos más potentes (isoniacida y rifampicina); esta forma puede curarse con medicamentos de segunda línea, pero el tratamiento es largo (dos años), complicado, caro y tiene muchos efectos secundarios. Para el tratamiento de la TB multirresistente, existen dos nuevos fármacos, la bedaquilina y el delamanid, más cortos y fáciles de administrar; sin embargo, apenas un 2% de los enfermos los reciben.
La extrarresistente (TB-XDR) define a las cepas de TB-MDR que, además, son resistentes a los medicamentos de segunda línea, incluyendo al menos uno de las fluoroquinolonas y al menos uno de los de segunda línea inyectables (capreomicina, kanamicina y amicacina). El tratamiento por tanto también es complicadísimo, y muy pocos pacientes sobreviven a la enfermedad.
Razones por las que se realiza el examen
Este examen se hace para determinar si usted alguna vez ha estado en contacto con la bacteria que causa la TB.
La TB es una enfermedad que se propaga fácilmente (contagiosa). Con mayor frecuencia afecta los pulmones. Las bacterias pueden permanecer inactivas (latentes) en los pulmones durante muchos años. Esta situación se llama TB latente.
La mayoría de las personas en los Estados Unidos que están infectadas con la bacteria no tiene signos ni síntomas de la TB activa.
Usted tiene mayor probabilidad de necesitar este examen si:
- Puede haber estado cerca de alguien con TB
- Trabaja en el campo de la salud
- Tiene un sistema inmunitario debilitado, debido a ciertos medicamentos o enfermedades (como el cáncer o el VIH/SIDA)
Resultados normales
Una reacción negativa por lo general significa que usted nunca ha estado infectado con la bacteria que causa la tuberculosis.
En caso de una reacción negativa, la piel donde le hicieron la prueba de PPD no está hinchada o la hinchazón es muy pequeña. Esta medida es diferente para los niños, las personas con VIH y otros grupos de alto riesgo.
La prueba cutánea de PPD no es una prueba de detección perfecta. Es posible que algunas personas infectadas con la bacteria que causa la tuberculosis no tengan una reacción. Además, las enfermedades o los medicamentos que debilitan el sistema inmunitario pueden causar un resultado negativo falso.
Significado de los resultados anormales
Un resultado anormal (positivo) significa que usted ha sido infectado con la bacteria que causa la TB. Es posible que necesite tratamiento para reducir el riesgo de que la enfermedad reaparezca (reactivación de la enfermedad). Un examen cutáneo positivo no significa que una persona tenga TB activa. Se deben hacer más exámenes para verificar si hay enfermedad activa.
Una reacción pequeña (5 mm de hinchazón firme en el sitio) se considera positiva en personas que:
- Tienen VIH/SIDA
- Han recibido un trasplante de órgano
- Tienen un sistema inmunitario debilitado o están tomando terapia con esteroides (aproximadamente 15 mg de prednisona por día durante 1 mes)
- Han estado en contacto cercano con una persona que tiene TB activa
- Presentan cambios en una radiografía de tórax que lucen como una TB pasada.
Las reacciones más grandes (superiores o iguales a 10 mm) se consideran positivas en:
- Personas con un examen negativo conocido en los últimos 2 años
- Personas con diabetes, insuficiencia renal u otras afecciones que incrementan su probabilidad de contraer TB activa
- Trabajadores de la salud
- Consumidores de drogas inyectables
- Inmigrantes que se han trasladado desde un país con una alta tasa de TB en los últimos 5 años
- Niños menores de 4 años
- Bebés, niños o adolescentes que están expuestos a adultos de alto riesgo
- Estudiantes y empleados de ciertos ambientes de vida en grupo, como prisiones, asilos de ancianos y refugios para personas sin hogar
En personas que no tienen riesgos conocidos de TB, 15 mm o más de hinchazón firme en el sitio son indicios de una reacción positiva.
Las personas que hayan nacido fuera de los Estados Unidos que hayan recibido la vacuna BCG pueden tener un resultado falso positivo en el examen.
Riesgos
Existe un riesgo muy pequeño para enrojecimiento e inflamación graves del brazo en personas que hayan tenido previamente una prueba positiva de PPD y que se hagan la prueba de nuevo. Esta reacción también se puede presentar en unas cuantas personas que no hayan sido examinadas antes.
Nombres alternativos
Derivado proteico purificado estándar; Prueba cutánea de TB; Prueba cutánea con tuberculina; Prueba de Mantoux
- Chaturvedi N, Cockcroft A (1992). «Tuberculosis screening among health service employees: who needs chest X-rays?». J Soc Occup Med 42: 179-82.
- Volver arriba↑ «Efecto booster», artículo en el sitio web de la Sociedad Española de Reumatología. Consultado el 15 de diciembre de 2018.
- http://www.anlis.gov.ar/inpb/wp-content/uploads/2016/05/Tuberculina-PPD.pdf
Coméntalo colega!
