Actualización en profundidad de la Comisión de Enfermedades Endémicas y Emergentes de la Sociedad Argentina de Infectología (SADI)
Introducción
Desde 1995, un brote familiar de Síndrome Pulmonar por Hantavirus en el sur de Argentina, llevó al descubrimiento del virus Andes (López et al. 1996) en El Bolsón y en Bariloche (Río Negro) en 1996, se documentó por primera vez la transmisión interhumana (Padula et al. 1998).
Actualmente, la localidad de Epuyén ubicada en el departamento Cushamen, al noroeste de la provincia de Chubut, en la Patagonia andina con una población de aproximadamente 4.000 habitantes se encuentra con un nuevo brote por hantavirus con mayoría de casos con sospecha de transmisión interhumana.
Dada la gravedad del cuadro y lo infrecuente de brotes sostenidos por transmisión interhumana con su potencial propagación a otras ciudades, vemos necesaria una actualización del tema.
Generalidades
El género Hantavirus es de distribución mundial y pertenece a la familia Bunyaviridae que a diferencia de los otros grupos de esta familia no tiene vector artrópodo conocido. Son virus ARN donde los roedores constituyen el reservorio natural, con cierta especificidad entre especie de hospedero y virus. Esta zoonosis se presenta como: 1- Nefritis Epidémica, 2- Fiebre hemorrágica con síndrome renal (FHSR) en Europa y Asia, cuya mortalidad llega a 10% y 3- Síndrome cardio-pulmonar por Hantavirus (SCPH), la más grave de todas, mortalidad promedio de 30%, en las Américas (Hjelle 2010).
En Argentina las zonas de riesgo de SCPH son: 1) Noroeste del país que coincide con la ecorregión de Yungas y en menor medida el Chaco Seco, 2) Noreste que abarca la selva misionera, 3) La región pampeana y el Delta del Paraná y 4) El bosque valdiviano en la precordillera patagónica (ver figura 1) .
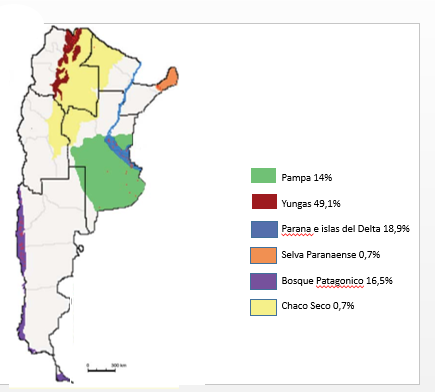
Figura 1. Distribución de casos de SCPH en Argentina en el período 1995-2008. Se presenta en 6 ecorregiones que se encuentran representadas en colores, porcentajes de casos totales en cada ecorregión. (Adaptado de Martínez et al. 2010)
La enfermedad es considerada una zoonosis. La transmisión es a través de:
1- Orina fresca de roedor, excremento, saliva y/o materiales de anidación que producen pequeñas gotas contenedoras de virus que entran en contacto con el aire: este proceso se conoce como transmisión aérea y es la principal forma de contagio. El contacto con el polvo contaminado puede producirse al efectuar la limpieza de viviendas, cobertizos o lugares cerrados que han estado abandonados o descuidados durante un tiempo. En el caso de la región andina, los practicantes del camping y senderismo son los más expuestos a contraer la enfermedad debido a la práctica de colocar sus bolsas de dormir directamente sobre el suelo o en refugios polvorientos.
2- Transmisión interhumana: solo se ha visto con algunos genotipos (Sur y Bs. As) del virus Andes. Entre los años 1995-2008 solo el 2,5% de los casos fueron probablemente por este tipo de transmisión (Martínez 2010). Se sospecha que la transmisión es en la fase prodrómica o un periodo corto luego de comenzar con los síntomas y a través de secreciones respiratorias (Martínez 2005). También se ha encontrado el virus en sangre, orina y semen. En un estudio en Chile (Ferrés 2007) el 3,4% de los convivientes de pacientes con Hantavirus desarrollaron la enfermedad, siendo el probable factor de riesgo más determinante el de pareja sexual. Hay evidencia de transmisión intrahospitalaria (Wells 1997), principalmente a personal de salud, pero también horizontal.
3- Otras:
- Mordedura de roedores.
- Contacto directo con excrementos, orina y/o saliva de roedores y luego tocarse la nariz, la boca o los ojos.
- Comer alimentos contaminados por excrementos, orina y/o saliva de roedores.
Síntomas:
Periodo de incubación: 9-12 días (habitual de 4- 42 días). En los casos de transmisión interhumana es de 20 días aproximadamente (Young 2000).
La enfermedad presenta una etapa prodrómica que dura entre 3-5 días y se caracteriza por fiebre de inicio súbito, escalofríos y mialgias a lo que se suma cefalea, náuseas, vómitos, dolor abdominal y diarrea. Esta etapa se acompaña de plaquetopenia y constituye la alteración de laboratorio más precoz y orientadora. La fiebre puede ser más alta en las personas jóvenes que en las mayores. Se plantean diferentes diagnósticos diferenciales: gripe, apendicitis, colecistitis, enfermedad pelviana inflamatoria (EPI), etc.
Por un lapso breve la persona infectada se siente mejor, pero dentro de las 48 horas aparece disnea debido a la infiltración de líquido en los pulmones.
La fase cardiopulmonar clínicamente constituye un síndrome de distress respiratorio del adulto. Se caracteriza por la rápida progresión a la insuficiencia cardiaca, los pacientes presentan hipertermia, taquicardia, taquipnea e hipotensión. La hipoxia progresiva es secundaria a las alteraciones de la permeabilidad capilar, que a su vez lleva a hipovolemia, disfunción miocárdica y shock. Hay hemorragias internas y finalmente falla respiratoria.
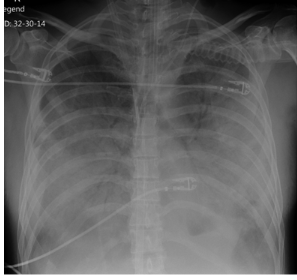
Radiografía de tórax: infiltrado intersticial o intersticio-alveolares difusos bilaterales (Imagen 1)
Imagen 1 (Kuenzli 2018)
Hallazgos en análisis clínicos:
- Hemograma: 10-45 % de inmunoblastos, leucocitosis con desviación a la izquierda y plaquetopenia.
- Aumento leve-moderado de las transaminasas.
- Fosfatasa alcalina normal o levemente aumentada.
- Bilirrubina normal.
- Aumento de LDH.
- Hipocolesterolemia.
- Hipoalbuminemia.
- Prolongación de los tiempos de coagulación.
Marco epidemiológico – histórico
La enfermedad es endémica, con una presentación de tipo estacional en primavera-verano, concentrándose alrededor de 70% de los casos entre noviembre y marzo de cada año.
Desde 1988 a la semana epidemiológica 51 del año 2018 se han confirmado 90 casos de hantavirus afectando principalmente a hombres jóvenes. La media de edad de los casos es de 32 años (rango de 3 a 68 años). Los menores de 15 años representan el 9% del total de casos.
La letalidad presenta una tendencia al descenso desde un 60 % en 1988 a un 33% en el año 2018.
Más del 70% de las personas con SCPH residen en sectores rurales y también el 70% aproximadamente realizan actividades en el sector agrícola- forestal.
Situación epidemiológica actual
En las últimas semanas (diciembre 2018 – enero 2019) se está desarrollando un brote de hantavirus inusual, cuyo único antecedente es el de El Bolsón 1996 (Wells 1997), debido a la sospecha de la transmisión interhumana como principal modo de contagio.
El 14 de noviembre de 2018 se identifica un caso hantavirus con nexo epidemiológico de exposición ambiental. El 3 de noviembre dicho paciente asistió a un evento social, 5 asistentes del mismo presentan hantavirus con inicio de síntomas en las semana 47 y 48 epidemiológica (18/11 al 01/12). Actualmente se informan 25 casos totales (23 confirmados, 2 sospechosos) al día 10 de enero 2019 (9 fallecidos), todos contactos de otros casos. (Figura 2).
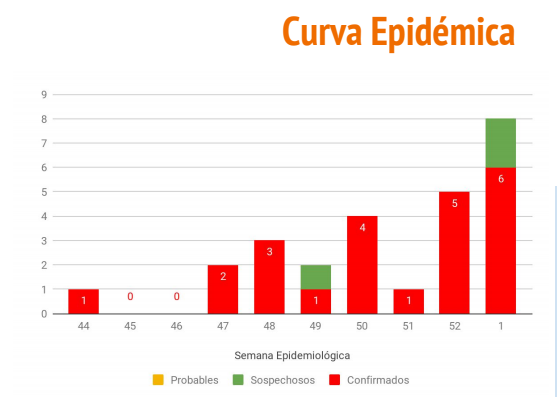
Figura 2. Sala de Situación. Ministerio de Salud. Provincia de Chubut. Consultado el 10/01/2019
En el día de la fecha se confirmó el fallecimiento de la persona de nacionalidad chilena que había entrado en contacto con un caso confirmado de hantavirus de Epuyén, lo que eleva a 10 el número de fallecidos en relación a este brote.
Transmisión interhumana. Contactos de Alto Riesgo de transmisión interhumana
Se define contacto de alto riesgo a persona de cualquier edad y sexo que se presente con síndrome febril con 48 – 72 hs de evolución y por lo menos uno de los siguientes síntomas: mialgias, síntomas gastrointestinales, cefalea; asociado a nexo epidemiológico (tareas laborales de riesgo/recreativas realizadas en las últimas 4 semanas; considerando un período de incubación de hasta 4 semanas, o haber tenido contacto estrecho con un caso confirmado de hantavirus de al menos 30’, 48 hs antes de que el paciente diagnosticado con hantavirus haya comenzado con los síntomas o los mismos ya estén instalados).
Si hubiera tenido contacto directo o a través de algún elemento con secreciones respiratorias o saliva, no importa el tiempo de exposición. También se incluye a personas que tengan o hayan tenido relaciones sexuales sin protección con paciente con diagnóstico confirmado y accidente laboral con materiales biológicos procedentes de paciente con hantavirus.
Estos contactos deberían tener un seguimiento clínico por 2 meses y podrían ser candidatos a alguna terapéutica precoz. Su identificación proporciona mejores medidas de prevención.
*Descargue el documento completo de la SADI con criterios de diagnóstico y pautas de acción clínica
