La clínica y el tratamiento según las recomendaciones de los CDC.
En los seres humanos, los síntomas son similares pero más leves que los de la viruela. Comienza con fiebre, dolor de cabeza, dolores musculares y agotamiento.
| Introducción |
La viruela del mono es una enfermedad rara causada por la infección con el virus de la viruela del mono. El virus de la viruela del mono pertenece al género Orthopoxvirus de la familia Poxviridae. El género Orthopoxvirus también incluye el virus de la variola (que causa la viruela), el virus vaccinia (utilizado en la vacuna contra la viruela) y el virus de la viruela bovina.
La viruela del mono se descubrió por primera vez en 1958 cuando se produjeron dos brotes de una enfermedad similar a la viruela en colonias de monos mantenidos para la investigación, de ahí el nombre de «viruela del mono». El primer caso humano de viruela del mono se registró en 1970 en la República Democrática del Congo (RDC) durante un período de esfuerzos intensificados para eliminar la viruela. Desde entonces, se ha notificado viruela del mono en personas de varios otros países de África central y occidental: Camerún, República Centroafricana, Costa de Marfil, República Democrática del Congo, Gabón, Liberia, Nigeria, República del Congo y Sierra Leona. La mayoría de las infecciones se producen en la República Democrática del Congo.
Los casos de viruela del mono en personas han ocurrido fuera de África relacionados con viajes internacionales o animales importados, incluidos casos en los Estados Unidos, así como en Israel, Singapur y el Reino Unido.
El reservorio natural de la viruela del mono sigue siendo desconocido. Sin embargo, los roedores africanos y los primates no humanos (como los monos) pueden albergar el virus e infectar a las personas.
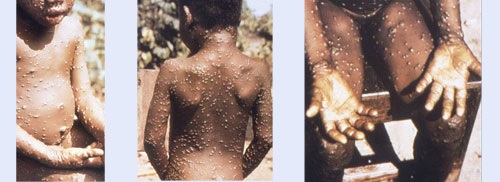
| Signos y síntomas |
En los seres humanos, los síntomas de la viruela del mono son similares pero más leves que los síntomas de la viruela. La viruela del mono comienza con fiebre, dolor de cabeza, dolores musculares y agotamiento. La principal diferencia entre los síntomas de la viruela y la viruela del mono es que la viruela del mono hace que los ganglios linfáticos se hinchen (linfadenopatía) mientras que la viruela no. El período de incubación (tiempo desde la infección hasta los síntomas) para la viruela del mono suele ser de 7 a 14 días, pero puede variar de 5 a 21 días.
> La enfermedad comienza con:
- Fiebre
- Jaqueca
- Dolores musculares
- Dolor de espalda
- Ganglios linfáticos inflamados
- Escalofríos
- Agotamiento
Dentro de 1 a 3 días (a veces más) después de la aparición de fiebre, el paciente desarrolla una erupción que a menudo comienza en la cara y luego se extiende a otras partes del cuerpo.
> Las lesiones progresan a través de las siguientes etapas antes de caerse:
- Maculas
- Pápulas
- Vesículas
- Pústulas
- Costras
La enfermedad generalmente dura de 2 a 4 semanas.
En África, se ha demostrado que la viruela del mono causa la muerte en hasta 1 de cada 10 personas que contraen la enfermedad.
| Información para médicos |
Los primeros síntomas de la viruela del mono incluyen fiebre, malestar general, dolor de cabeza y, a veces, dolor de garganta y tos. Una característica distintiva de la viruela del mono es la linfadenopatía (ganglios linfáticos inflamados). Esto generalmente ocurre con el inicio de la fiebre, de 1 a 2 días antes del inicio de la erupción, o rara vez con el inicio de la erupción. Los ganglios linfáticos pueden hincharse en el cuello (submandibular y cervical), las axilas (axilares) o la ingle (inguinal) y ocurrir en ambos lados del cuerpo o solo en uno.
| Reconocimiento clínico |
Puede reconocer la posible infección por viruela del mono en función de la similitud de su curso clínico con el de la viruela discreta ordinaria.
Después de la infección, hay un período de incubación que dura en promedio de 7 a 14 días. El desarrollo de síntomas iniciales (por ejemplo, fiebre, malestar general, dolor de cabeza, debilidad, etc.) marca el comienzo del período prodrómico.
Una característica que distingue la infección con viruela del mono de la viruela es el desarrollo de ganglios linfáticos inflamados (linfadenopatía).
La hinchazón de los ganglios linfáticos puede ser generalizada (que involucra muchas ubicaciones diferentes en el cuerpo) o localizada en varias áreas (por ejemplo, cuello y axila).
Poco después del pródromo, aparece una erupción. Las lesiones generalmente comienzan a desarrollarse simultáneamente y evolucionan juntas en cualquier parte del cuerpo. La evolución de las lesiones progresa a través de cuatro etapas: macular, papular, vesicular, a pustulosa, antes de la costra y la resolución.
Este proceso ocurre durante un período de 2-3 semanas. La gravedad de la enfermedad puede depender de la salud inicial del individuo, la ruta de exposición y la cepa del virus infeccioso (grupos genéticos o clados de virus de África occidental frente a África central). La viruela del mono de África occidental se asocia con enfermedades más leves, menos muertes y transmisión limitada de persona a persona. Las infecciones humanas con el clado del virus de la viruela del mono de África Central suelen ser más graves en comparación con las que tienen el clado del virus de África occidental y tienen una mayor mortalidad. La propagación de persona a persona está bien documentada para el virus de la viruela del mono de África Central.
| Enfermedad de la viruela del mono |
> Periodo de incubación
- La infección por el virus de la viruela del mono comienza con un período de incubación. Una persona no es contagiosa durante este período.
- El período de incubación promedia 7-14 días, pero puede variar de 5-21 días.
- Una persona no tiene síntomas y puede sentirse bien.
> Pródromo
- Las personas con viruela del mono desarrollarán un conjunto temprano de síntomas (pródromo). Una persona a veces puede ser contagiosa durante este período.
- Los primeros síntomas incluyen fiebre, malestar general, dolor de cabeza, a veces dolor de garganta y tos, y linfadenopatía (ganglios linfáticos inflamados).
- La linfadenopatía es una característica distintiva de la viruela del mono de la viruela.
- Esto generalmente ocurre con el inicio de la fiebre, 1-2 días antes del inicio de la erupción, o rara vez con el inicio de la erupción.
- Los ganglios linfáticos pueden hincharse en el cuello (submandibular y cervical), las axilas (axilares) o la ingle (inguinal) y ocurrir en ambos lados del cuerpo o solo en uno.
> Lesiones en la piel
Después del pródromo, se desarrollarán lesiones en la boca y en el cuerpo. Las lesiones progresan a través de varias etapas antes de caerse. Una persona es contagiosa desde el inicio del enantema a través de la etapa de costra.
| Nota del editor: Un nuevo artículo en The Lancet Infectious Disease afirma que: «El desprendimiento prolongado de ADN viral del tracto respiratorio superior después de la resolución de la lesión cutánea desafió la guía actual de prevención y control de infecciones.» (Ver abajo) |
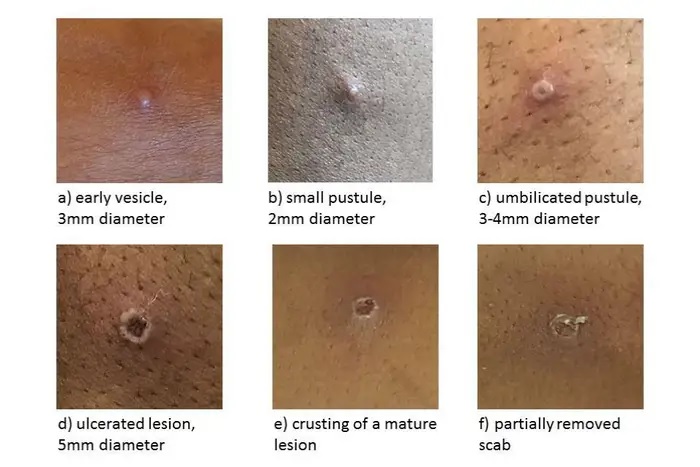
Las lesiones de la viruela del mono suelen formar costras y sanar por sí solas en dos a cuatro semanas. (Agencia de Seguridad Sanitaria del Reino Unido)
| Etapas desde el enantema través de la etapa de costra |
| Enantema Las primeras lesiones que se desarrollan están en la lengua y en la boca. Máculas 1−2 días Después del enantema, aparece una erupción macular en la piel, comenzando en la cara y extendiéndose a los brazos y las piernas y luego a las manos y los pies, incluidas las palmas de las manos y las plantas de los pies. La erupción generalmente se propaga a todas las partes del cuerpo dentro de las 24 horas y se concentra más en la cara, los brazos y las piernas (distribución centrífuga). Pápulas 1−2 días Al tercer día de erupción, las lesiones han progresado de macular (plana) a papular (elevada). Vesículas 1−2 días En el cuarto al quinto día, las lesiones se han vuelto vesiculares (elevadas y llenas de líquido claro). Pústulas 5−7 días En el sexto al séptimo día, las lesiones se han vuelto pustulosas (llenas de líquido opaco): agudamente elevadas, generalmente redondas y firmes al tacto (profundamente asentadas). Las lesiones desarrollarán una depresión en el centro (umbilicación). Las pústulas permanecerán durante aproximadamente 5 a 7 días antes de comenzar a formar costras. Costras 7−14 días Al final de la segunda semana, las pústulas han formado costras y costras. Las costras permanecerán durante aproximadamente una semana antes de comenzar a caerse. Erupción resuelta Las cicatrices y / o áreas de piel más clara u oscura pueden permanecer después de que las costras se hayan caído. Una vez que todas las costras se han caído, una persona ya no es contagiosa. |
| Preparación y recolección de especímenes |
La comunicación efectiva y las medidas de precaución entre los equipos de recolección de muestras y el personal de laboratorio son esenciales para maximizar la seguridad en la manipulación de especímenes de viruela del mono.
Esto es especialmente relevante en entornos hospitalarios, donde los laboratorios procesan rutinariamente muestras de pacientes con una variedad de afecciones infecciosas y / o no infecciosas.
Un sistema de etiquetado debe distinguir claramente todas las muestras, incluidas las de pacientes con viruela del mono que requieren un manejo especial.
Las exposiciones de laboratorio a los poxvirus ocurren principalmente a través de lesiones por pinchazos de aguja, contacto directo con la muestra o aerosoles que pueden generarse mediante procedimientos de laboratorio. Los objetos punzantes no deben incluirse con ninguna muestra y deben eliminarse en recipientes apropiados resistentes a las perforaciones para el autoclave de desechos infecciosos.
La recolección de especímenes puede comenzar después de que se hayan realizado las consultas apropiadas. Los procedimientos y materiales utilizados variarán dependiendo de la fase de la erupción.
| Colección de especímenes para el diagnóstico de la viruela del mono |
Los posibles casos humanos de viruela del mono deben ser reportados a su epidemiólogo del hospital local y / o al personal de control de infecciones, quien se comunicará con el departamento de salud de su estado.
El personal que recolecta muestras debe usar equipo de protección personal (EPP) de acuerdo con las recomendaciones para precauciones estándar, de contacto y de gotas. Los especímenes deben recolectarse de la manera que se describe a continuación. Cuando sea posible, use materiales de plástico en lugar de vidrio para la recolección de muestras.
La PCR en tiempo real se puede utilizar en el material de la lesión para diagnosticar una posible infección con el virus de la viruela del mono.
La consulta con el departamento de salud estatal y los CDC debe realizarse antes de recolectar las muestras.
Se debe tomar una muestra de más de una lesión, preferiblemente de diferentes ubicaciones del cuerpo y / o de lesiones con diferentes apariencias. Consulte las pruebas de detección molecular de poxvirus y serología de poxvirus en el Directorio de pruebas de los CDC para obtener instrucciones de almacenamiento, embalaje y envío de muestras.
| Tratamiento |
En este momento, no hay tratamientos específicos disponibles para la infección por viruela del mono, pero los brotes de viruela del mono se pueden controlar.
La vacuna contra la viruela, el cidofovir, el ST-246 y la inmunoglobulina vaccinia (VIG) se pueden usar para controlar un brote de viruela del mono. La guía de los CDC se desarrolló utilizando la mejor información disponible sobre los beneficios y riesgos de la vacunación contra la viruela y el uso de drogas para la prevención y el manejo de la viruela del mono y otras infecciones por orthopoxvirus.
> Vacuna contra la viruela del mono y la viruela
Una vacuna, JYNNEOSTM (también conocida como Imvamune o Imvanex), ha sido autorizada en los Estados Unidos para prevenir la viruela del mono y la viruela. Debido a que el virus de la viruela del mono está estrechamente relacionado con el virus que causa la viruela, la vacuna contra la viruela también puede proteger a las personas de contraer la viruela del mono. Datos anteriores de África sugieren que la vacuna contra la viruela es al menos 85% efectiva para prevenir la viruela del mono. La eficacia de JYNNEOSTM contra la viruela del mono se concluyó a partir de un estudio clínico sobre la inmunogenicidad de JYNNEOS y los datos de eficacia de estudios en animales. Los expertos también creen que la vacunación después de una exposición a la viruela del mono puede ayudar a prevenir la enfermedad o hacerla menos grave.
ACAM2000, que contiene un virus vaccinia vivo, está autorizada para la inmunización en personas que tienen al menos 18 años de edad y tienen un alto riesgo de infección por viruela. Se puede usar en personas expuestas a la viruela del mono si se usa bajo un protocolo de investigación de nuevos medicamentos de acceso ampliado.
La vacuna contra la viruela no está actualmente disponible para el público en general. En el caso de otro brote de viruela del mono en los Estados Unidos, los CDC establecerán pautas que expliquen quién debe vacunarse.
> Guía de la vacuna contra la viruela del mono y la viruela
Cuando se administran adecuadamente antes de la exposición a la viruela del mono, las vacunas son efectivas para proteger a las personas contra la viruela del mono.
ACAM200 y JYNNEOSTM (también conocidas como Imvamune o Imvanex) son las dos vacunas actualmente autorizadas en los Estados Unidos para prevenir la viruela. JYNNEOS también tiene licencia específica para prevenir la viruela del mono.
ACAM2000 se administra como una preparación de virus vivo que se inocula en la piel pinchando la superficie de la piel. Después de una inoculación exitosa, se desarrollará una lesión en el sitio de la vacunación. El virus que crece en el sitio de esta lesión de inoculación puede propagarse a otras partes del cuerpo o incluso a otras personas. Las personas que reciben la vacuna con ACAM2000 deben tomar precauciones para prevenir la propagación del virus de la vacuna.
JYNNEOSTM se administra como un virus vivo que no se replica. Se administra como dos inyecciones subcutáneas con cuatro semanas de diferencia. No hay una «toma» visible y, como resultado, no hay riesgo de propagación a otras partes del cuerpo u otras personas. Personas que reciben JYNNEOS TM no se consideran vacunadas hasta que reciban ambas dosis de la vacuna.
Los CDC, en conjunto con el Comité Asesor sobre Prácticas de Inmunización (ACIP, por sus siglas en inglés), brindan recomendaciones sobre quién debe recibir la vacuna contra la viruela en un entorno que no sea de emergencia. En este momento, se recomienda la vacunación con ACAM2000 para los laboratorios que trabajan con ciertos orthopoxvirus y personal militar. El ACIP está evaluando actualmente JYNNEOSTM para la protección de las personas en riesgo de exposición profesional a los ortopoxvirus en un entorno previo al evento.
> Eficacia de la vacuna
Debido a que el virus de la viruela del mono está estrechamente relacionado con el virus que causa la viruela, la vacuna contra la viruela puede proteger a las personas de contraer la viruela del mono. Datos anteriores de África sugieren que la vacuna contra la viruela es al menos 85% efectiva en la prevención de la viruela del mono. La eficacia de JYNNEOSTM contra la viruela del mono se concluyó a partir de un estudio clínico sobre la inmunogenicidad de JYNNEOS y los datos de eficacia de estudios en animales.
Las vacunas contra la viruela y la viruela del mono son efectivas para proteger a las personas contra la viruela del mono cuando se administran antes de la exposición a la viruela del mono. Los expertos también creen que la vacunación después de una exposición a la viruela del mono puede ayudar a prevenir la enfermedad o hacerla menos grave.
> Recibir la vacuna después de la exposición al virus de la viruela del mono
La vacunación después de la exposición al virus de la viruela del mono todavía es posible. Sin embargo, cuanto antes una persona expuesta reciba la vacuna, mejor.
Los CDC recomiendan que la vacuna se administre dentro de los 4 días posteriores a la fecha de exposición para prevenir la aparición de la enfermedad. Si se administra entre 4 y 14 días después de la fecha de exposición, la vacunación puede reducir los síntomas de la enfermedad, pero puede no prevenir la enfermedad.
Las vacunas contra la viruela y la viruela del mono son efectivas para proteger a las personas contra la viruela del mono cuando se administran antes de la exposición a la viruela del mono. Los expertos también creen que la vacunación después de una exposición a la viruela del mono puede ayudar a prevenir la enfermedad o hacerla menos grave.
> Revacunación después de la exposición
Las personas expuestas al virus de la viruela del mono y que no han recibido la vacuna contra la viruela en los últimos 3 años, deben considerar vacunarse.
Cuanto antes la persona reciba la vacuna, más efectiva será para proteger contra el virus de la viruela del mono.
> Riesgos de la vacuna vs. enfermedad de la viruela del mono
Para la mayoría de las personas que han estado expuestas a la viruela del mono, los riesgos de la enfermedad de la viruela del mono son mayores que los riesgos de la vacuna contra la viruela o la viruela del mono.
La viruela del mono es una enfermedad grave. Causa fiebre, dolor de cabeza, dolores musculares, dolor de espalda, ganglios linfáticos inflamados, una sensación general de incomodidad, agotamiento y erupción cutánea severa. Los estudios de la viruela del mono en África Central, donde las personas viven en áreas remotas y están médicamente desatendidas, mostraron que la enfermedad mató al 1-10% de las personas infectadas.
En contraste, la mayoría de las personas que reciben la vacuna contra la viruela o la viruela del mono solo tienen reacciones menores, como fiebre leve, cansancio, glándulas inflamadas y enrojecimiento y picazón en el lugar donde se administra la vacuna. Sin embargo, estas vacunas también tienen riesgos más graves.
Sobre la base de la experiencia pasada, se estima que entre 1 y 2 personas de cada 1 millón de personas vacunadas morirán como resultado de complicaciones potencialmente mortales de la vacuna.
> Cidofovir y Brincidofovir (CMX001)
No se dispone de datos sobre la efectividad de Cidofovir y Brincidofovir en el tratamiento de los casos humanos de viruela del mono. Sin embargo, ambos han demostrado actividad contra los poxvirus en estudios in vitro y en animales.
Se desconoce si una persona con infección grave por viruela del mono se beneficiará o no del tratamiento con cualquiera de los antivirales, aunque su uso puede considerarse en tales casos. Brincidofovir puede tener un perfil de seguridad mejorado sobre Cidofovir. No se ha observado toxicidad renal grave u otros eventos adversos durante el tratamiento de las infecciones por citomegalovirus con Brincidofovir en comparación con el tratamiento con Cidofovir.
> Tecovirimat (ST-246)
No se dispone de datos sobre la efectividad de ST-246 en el tratamiento de los casos humanos de viruela del mono.
Los estudios que utilizan una variedad de especies animales han demostrado que ST-246 es eficaz en el tratamiento de la enfermedad inducida por orthopoxvirus. Los ensayos clínicos en humanos indicaron que el medicamento era seguro y tolerable con solo efectos secundarios menores.
> Inmunoglobulina Vaccinia (VIG)
No se dispone de datos sobre la efectividad de la VIG en el tratamiento de las complicaciones de la viruela del mono. El uso de VIG se administra bajo un IND y no tiene ningún beneficio comprobado en el tratamiento de las complicaciones de la viruela. Se desconoce si una persona con infección grave por viruela del mono se beneficiará del tratamiento con VIG, sin embargo, su uso puede considerarse en tales casos.
La VIG se puede considerar para uso profiláctico en una persona expuesta con inmunodeficiencia grave en la función de las células T para la cual la vacunación contra la viruela después de la exposición a la viruela del mono está contraindicada.
> Duración de los procedimientos de aislamiento
Las decisiones con respecto a la interrupción de las precauciones de aislamiento deben tomarse en consulta con el departamento de salud local o estatal.
Para las personas con viruela del mono, las precauciones de aislamiento, ya sea en centros de salud o en entornos domésticos, deben continuarse hasta que todas las lesiones se hayan resuelto y se haya formado una nueva capa de piel.
Tras la interrupción de las precauciones de aislamiento, las personas afectadas deben evitar el contacto cercano con personas inmunocomprometidas hasta que desaparezcan todas las costras.
Las personas inmunocomprometidas incluyen aquellas cuyos mecanismos inmunológicos son deficientes debido a:
- Trastornos inmunológicos (por ejemplo, infección por el virus de la inmunodeficiencia humana [VIH] o síndrome de inmunodeficiencia congénita).
- Enfermedades crónicas (por ejemplo, diabetes, cáncer, enfisema o insuficiencia cardíaca).
- Terapia inmunosupresora (por ejemplo, radiación, quimioterapia citotóxica, medicamentos contra el rechazo o esteroides).
> Monitoreo de personas que han estado expuestas
Los contactos de animales o personas confirmadas con viruela del mono deben ser monitoreados para detectar síntomas durante 21 días después de su última exposición.
Los síntomas de preocupación incluyen:
- Fiebre ≥ 100.4°F (38°C)
- Escalofríos
- Linfadenopatía nueva (periauricular, axilar, cervical o inguinal)
- Nueva erupción cutánea
La fiebre y la erupción cutánea ocurren en casi todas las personas infectadas con el virus de la viruela del mono.
Los contactos deben ser instruidos para controlar su temperatura dos veces al día.
Si se desarrollan síntomas, los contactos deben autoaislarse inmediatamente y comunicarse con el departamento de salud para obtener más orientación.
- Si se desarrolla fiebre o sarpullido, los contactos deben autoaislarse y comunicarse con su departamento de salud local o estatal de inmediato.
- Si solo se desarrollan escalofríos o linfadenopatía, el contacto debe permanecer en su residencia y autoaislarse durante 24 horas.
- Durante este tiempo, el individuo debe controlar su temperatura para detectar fiebre; si se desarrolla fiebre o erupción cutánea, se debe contactar al departamento de salud de inmediato.
- Si no se desarrolla fiebre o erupción cutánea y persisten escalofríos o linfadenopatía, el contacto debe ser evaluado por un médico para determinar su posible causa. Los médicos pueden consultar con los departamentos de salud de sus estados si se sospecha de viruela del mono.
- A los contactos que permanecen asintomáticos se les puede permitir continuar con las actividades diarias de rutina (por ejemplo, ir al trabajo, a la escuela). Los contactos no deben donar sangre, células, tejidos, leche materna, semen u órganos mientras estén bajo vigilancia de los síntomas.
> Monitoreo de profesionales de la salud expuestos
Cualquier trabajador de la salud que haya atendido a un paciente con viruela del mono debe estar alerta al desarrollo de síntomas que podrían sugerir una infección por viruela del mono, especialmente dentro del período de 21 días después de la última fecha de atención, y debe notificar al control de infecciones, la salud ocupacional y el departamento de salud para ser guiado sobre una evaluación médica.
Los trabajadores de la salud que tienen exposiciones sin protección (es decir, no usan EPP) a pacientes con viruela del mono no necesitan ser excluidos del trabajo, pero deben someterse a una vigilancia activa de los síntomas, que incluye la medición de la temperatura al menos dos veces al día durante 21 días después de la exposición. Antes de presentarse al trabajo todos los días, el trabajador de la salud debe ser entrevistado con respecto a la evidencia de fiebre o sarpullido.
Los trabajadores de la salud que han cuidado o han estado en contacto directo o indirecto con pacientes con viruela del mono mientras se adhieren a las precauciones recomendadas de control de infecciones pueden someterse a un autocontrol o monitoreo activo según lo determine el departamento de salud.
La transmisión de la viruela del mono requiere una interacción cercana prolongada con un individuo sintomático. Las interacciones breves y las realizadas con EPP apropiado de acuerdo con las precauciones estándar no son de alto riesgo y generalmente no justifican la EPP.
| Actualización |
| Anuncio de los CDC 24 MAY 22 EE. UU. posee vacunas contra la viruela del mono para la población susceptible Tienen cerca de mil dosis de la vacuna JYNNEOS, de virus vivo pero con la capacidad de suprimir la replicación viral. También cuentan con 100 mil unidades de un compuesto anterior. Autoridades de los Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. anunciaron que planean distribuir vacunas contra la viruela del mono y tratamientos médicos a los contactos cercanos de personas infectadas. El anuncio fue hecho luego de que se informaran sobre cinco casos confirmados y probables en el país. En términos de suministro, EE. UU. tiene cerca de mil dosis del compuesto JYNNEOS, una vacuna aprobada por la Administración de Alimentos y Medicamentos de Estados Unidos (FDA) para la viruela común y la viruela del mono «y se espera aumentar ese nivel rápidamente en las próximas semanas a medida que la compañía nos provee más dosis», explicó Jennifer McQuiston, directora adjunta de la División de Patógenos y Patologías de Consecuencias Graves. También se cuenta con cerca de 100 millones de dosis de una vacuna de una generación anterior llamada ACAM2000. Ambas usan virus vivos pero solo JYNNEOS suprime la capacidad de replicación del virus, haciéndola la opción más segura, según McQuiston. De acuerdo con la FDA, la vacuna JYNNEOS, está indicada para individuos de a partir de 18 años que presentan alto riesgo frente a la viruela y la viruela símica. Situación epidemiológica en EE. UU. Existe una infección confirmada en Massachusetts, y otros cuatro casos probables de personas infectadas con orthopoxvirus – de la misma familia a la que pertenece la viruela del mono- según afirmaron en rueda de prensa funcionarios de los CDC. “Se presume que todos los casos sospechosos son por viruela símica, y están en proceso de confirmación en la sede central de los CDC”, dijo McQuiston. Uno de los casos con orthopoxvirus se encuentra en Nueva York, otro en Florida y los dos restantes en Utah. Todos son hombres. La secuencia genética del caso en Massachusetts coincide con la de un paciente en Portugal y pertenece a una cepa del oeste de África, la menos agresiva de las dos cepas de viruela del mono existentes. «Justo ahora esperamos maximizar la distribución de vacunas a quienes sabemos que pueden beneficiarse de ellas», aseguró McQuiston, según consignó la agencia AFP. Es decir, «a personas que han tenido contacto con un paciente de viruela del mono, trabajadores de la salud, sus contactos más cercanos, y en particular aquellos que pueden estar en alto riesgo de enfermedad severa». Las personas inmunocomprometidas o que tienen condiciones cutáneas particulares, incluyendo eczema, son de alto riesgo, añadió John Brooks, médico epidemiólogo. La transmisión de la viruela del mono ocurre a través de contacto cercano y sostenido con alguien que presenta una erupción cutánea activa, o también por microgotas respiratorias de alguien con lesiones de la enfermedad en su boca y que está cerca de otras personas por un tiempo considerable. El virus puede causar erupciones en la piel, con lesiones que se presentan en ciertas partes del cuerpo, o expandirse de manera más general. En algunos casos, en etapas tempranas, una erupción puede iniciar en los genitales o en el área perianal. Mientras los científicos están preocupados por el creciente número de casos en todo el mundo y que potencialmente indicarían un nuevo tipo de transmisión, McQuiston dijo que por ahora no hay evidencia que sustente dicha teoría. En cambio, el número creciente de casos podría estar relacionado con algunos eventos específicos de contagio, como las recientes fiestas masivas en Europa. Los CDC también están desarrollando una guía de tratamiento para permitir el despliegue de los antivirales tecovirimat y brincidofovir, ambos con licencia para el tratamiento de la viruela. |
Actualización
Fuente: Clinical features and management of human monkeypox: a retrospective observational study in the UK. Hugh Adler, PhD, Susan Gould, Paul Hine, et al. The Lancet Infectious Diseases. DOI:https://doi.org/10.1016/S1473-3099(22)00228-6
Introducción
La viruela del simio humano es una zoonosis causada por el virus de la viruela del simio, un ortopoxvirus y pariente cercano del virus de la viruela (viruela). Se informó por primera vez en África central en 1970 e históricamente ha afectado a algunas de las comunidades más pobres y marginadas del mundo.
El síndrome clínico se caracteriza por fiebre, exantema y linfadenopatía. Las complicaciones de la viruela del simio pueden incluir neumonitis, encefalitis, queratitis que amenaza la vista e infecciones bacterianas secundarias.
Las tasas de mortalidad publicadas varían sustancialmente y son vulnerables al sesgo de determinación de casos. Se han informado tasas de letalidad que oscilan entre el 1 % y el 10 % en brotes en la cuenca del Congo, y el clado del virus que circula en esta región parece estar asociado con una mayor virulencia. El clado de África occidental, que es responsable de los brotes recientes en Nigeria, está asociado con una tasa de mortalidad general más baja consistentemente inferior al 3 %. Hasta la fecha, la mayoría de las muertes reportadas han ocurrido en niños pequeños y personas con VIH.
La transmisión de persona a persona de la viruela del simio está bien descrita, incluida la transmisión nosocomial y doméstica.
Sin embargo, las cadenas de transmisión de persona a persona históricamente han sido menos reconocidas. Una estimación combinada de una revisión sistemática sugirió una tasa de ataque secundario de aproximadamente el 8 % (rango de 0 a 11 %) entre los contactos del hogar que no estaban vacunados contra la viruela.
La comprensión de la cinética viral in vivo y la infectividad es deficiente, y la importancia clínica de la viremia prolongada y la descamación de la piel sigue siendo incierta.
Antecedentes
Rara vez se observan casos de viruela del simio humano fuera de África occidental y central. Hay pocos datos sobre la cinética viral o la duración de la diseminación viral y no hay tratamientos autorizados.
Dos medicamentos orales, brincidofovir y tecovirimat, han sido aprobados para el tratamiento de la viruela y han demostrado eficacia contra la viruela del simio en animales.
Nuestro objetivo fue describir el curso clínico longitudinal de la viruela del simio en un entorno de altos ingresos, junto con la dinámica viral y cualquier evento adverso relacionado con las nuevas terapias antivirales.
Métodos
En este estudio observacional retrospectivo, informamos las características clínicas, los hallazgos virológicos longitudinales y la respuesta a antivirales no aprobados en siete pacientes con viruela del simio que fueron diagnosticados en el Reino Unido entre 2018 y 2021, identificados a través de una revisión retrospectiva de notas de casos.
Este estudio incluyó a todos los pacientes que fueron manejados en centros dedicados a enfermedades infecciosas de alta consecuencia (HCID) en Liverpool, Londres y Newcastle, coordinados a través de una red nacional de HCID.
Resultados
Revisamos todos los casos desde el inicio de la red HCID (aérea) entre el 15 de agosto de 2018 y el 10 de septiembre de 2021, identificando siete pacientes. De los siete pacientes, cuatro eran hombres y tres mujeres. Tres adquirieron la viruela del simio en el Reino Unido: un paciente era un trabajador de la salud que adquirió el virus nosocomialmente, y un paciente que adquirió el virus en el extranjero lo transmitió a un adulto y un niño dentro de su grupo familiar.
Las características notables de la enfermedad incluyeron viremia, detección prolongada de ADN del virus de la viruela del simio en frotis del tracto respiratorio superior, mal humor reactivo y un paciente tenía un absceso de tejido profundo con PCR positivo para el virus de la viruela del simio.
Cinco pacientes pasaron más de 3 semanas (rango 22-39 días) aislados debido a la positividad prolongada de la PCR.
Tres pacientes fueron tratados con brincidofovir (200 mg una vez a la semana por vía oral), todos los cuales desarrollaron enzimas hepáticas elevadas que dieron lugar a la suspensión del tratamiento.
Un paciente fue tratado con tecovirimat (600 mg dos veces al día durante 2 semanas por vía oral), no experimentó efectos adversos y tuvo una duración más corta de excreción viral y enfermedad (10 días de hospitalización) en comparación con los otros seis pacientes. Un paciente experimentó una recaída leve 6 semanas después del alta hospitalaria.
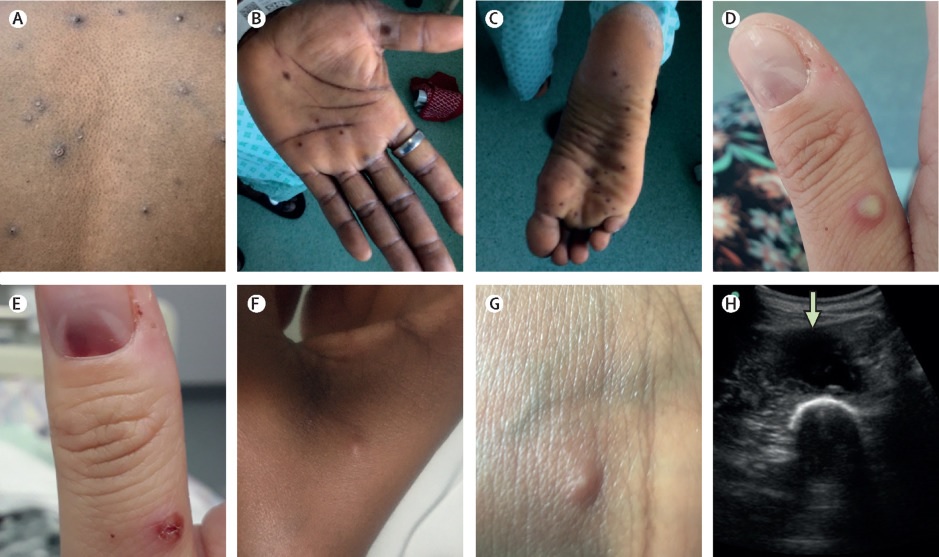
Manifestaciones cutáneas y de tejidos blandos de la viruela del simio. Las características de la piel y los tejidos blandos incluyeron: (A y D) lesiones vesiculares o pustulosas; B y C) lesiones maculares en palmas y plantas; (D y E) una lesión subungueal; (F y G) pápulas más sutiles y vesículas más pequeñas; (H) y un absceso profundo (flecha, imagen obtenida durante drenaje ecoguiado).
Interpretación
La viruela del simio humano plantea desafíos únicos, incluso para los sistemas de atención de la salud bien dotados de recursos con redes HCID.
El desprendimiento prolongado de ADN viral del tracto respiratorio superior después de la resolución de la lesión cutánea desafió la guía actual de prevención y control de infecciones.
Hay una necesidad urgente de estudios prospectivos de antivirales para esta enfermedad.
Valor añadido de este estudio
Definida por la Agencia de Seguridad Sanitaria del Reino Unido como una enfermedad infecciosa de graves consecuencias (HCID), nuestra serie de casos retrospectivos representa la transmisión importada, nosocomial y doméstica de la viruela del simio, que no se ha descrito anteriormente en el Reino Unido. Informamos el primer uso de agentes antivirales en pacientes con viruela del simio, con tres pacientes que recibieron brincidofovir y uno que recibió tecovirimat.
No se observó que Brincidofovir confiriera ningún beneficio clínico convincente y se asoció con alteración de las pruebas de función hepática en todos los casos. El paciente tratado con tecovirimat tuvo una menor duración de los síntomas y de la diseminación viral del tracto respiratorio superior que el resto de los pacientes de la serie, sin que se identificaran eventos adversos antes del alta.
Varios de los pacientes experimentaron viremia prolongada y diseminación viral del tracto respiratorio superior después de la formación de costras en todas las lesiones cutáneas, lo que llevó a un aislamiento prolongado en el hospital.
Implicaciones de toda la evidencia disponible
La viruela del simio es una amenaza emergente para la salud mundial, que es capaz de propagarse a través de las fronteras y transmitirse posteriormente. Aunque no se han establecido estrategias óptimas de control de infecciones y tratamiento para este patógeno potencialmente peligroso, nuestros datos de primer uso sugieren que el brincidofovir tiene poca eficacia; sin embargo, se justifican los estudios prospectivos de tecovirimat en la viruela del simio humano.
Las implicaciones para el control de infecciones de la excreción viral del tracto respiratorio superior deben considerarse en futuros brotes.
| Contagio Transmisión por contacto y por vía respiratoria alta. Aislamiento (5 de los 7 pacientes tuvieron eliminación del virus por más de 21 días hasta 39), lo que podría requerir de un aislamento prolongado. Existe contagio en el hospital y en personas que viven en la misma casa (8%) Cuadro clínico Fiebre, crecimiento de ganglios (linfadenopatía) y erupción cutánea. La gran mayoría de las infecciones por viruela símica son autolimitadas, es decir, se curan solas después de 2-4 semanas. Sin embargo, se puede desarrollar un cuadro grave si se está inmunodeprimidos. Los niños son especialmente vulnerables. Las complicaciones que son raras, pueden incluir, encefalitis, neumonitis, queratitis que ocurren en pacientes con inmunosupresión. Diagnóstico Existe una prueba de PCR que puede establecer el diagnóstico en forma temprana para prevenir transmisión. Esta prueba ya está validada y disponible. Tratamiento y prevención El medicamento que mejores resultados ha dado es el tecovirimat, que ya existe. La mejor manera de controlarlo es prevención, para lo cual la vacuna es importante en personas susceptibles. |
Actualización mundial: Desde el comienzo del brote se han confirmado un total de 557 casos en todo el mundo. Hasta el 31 de mayo de 2022, se han confirmado casos en países europeos no endémicos fuera de la UE/EEE, así como en las Américas, Australia y Asia. Se notificaron casos en Argentina (2), Australia (2), Canadá (26), Israel (2), México (1), Suiza (4), Tailandia (1)*, Emiratos Árabes Unidos (4), Reino Unido (179) y Estados Unidos (15). Se informa que la mayoría de los casos fuera del Reino Unido, Canadá y EE. UU. están relacionados con viajes. Sin embargo, también se reportan casos sin antecedentes de viajes conocidos, contacto con otros casos, animales o eventos específicos.
Fuente: CDC Monkeypox / Intramed